Apatinių galūnių venų sistemos anatominė struktūra pasižymi dideliu kintamumu. Vertinant instrumentinio tyrimo duomenis ir pasirenkant teisingą gydymo metodą, didelę reikšmę turi individualių venų sistemos sandaros ypatybių žinojimas.
Apatinių galūnių venos skirstomos į paviršines ir giliąsias. Apatinių galūnių paviršinė venų sistema prasideda nuo kojų pirštų veninių rezginių, formuojančių pėdos nugarinės dalies veninį tinklą ir odinį nugarinį pėdos lanką. Iš jo atsiranda medialinės ir šoninės kraštinės venos, kurios atitinkamai pereina į didesnę ir mažąją stuburo venas. Didžioji juosmens vena yra ilgiausia kūno vena, joje yra nuo 5 iki 10 vožtuvų porų, o normalus jos skersmuo yra 3-5 mm. Jis atsiranda apatiniame kojos trečdalyje prieš medialinį epikondilą ir kyla kojos ir šlaunies poodiniame audinyje. Kirkšnies srityje didžioji juosmens vena nuteka į šlaunikaulio veną. Kartais didžiąją šlaunies ir kojų veną gali pavaizduoti du ar net trys kamienai. Mažoji juosmens vena prasideda apatiniame kojos trečdalyje išilgai jos šoninio paviršiaus. 25% atvejų jis patenka į poplitealinę veną poplitealinės duobės srityje. Kitais atvejais mažoji juosmens vena gali pakilti virš papėdės duobės ir nutekėti į šlaunies, didžiąją šlaunies veną arba į giliąją šlaunies veną.
Pėdos nugarinės dalies giliosios venos prasideda nuo pėdos nugarinių padikaulio venų, kurios įteka į nugaros veninį pėdos lanką, iš kurio kraujas teka į priekines blauzdikaulio venas. Viršutinio kojos trečdalio lygyje priekinės ir užpakalinės blauzdikaulio venos susilieja ir sudaro poplitealinę veną, kuri yra šoninėje ir šiek tiek užpakalinėje to paties pavadinimo arterijos pusėje. Poplitealinės duobės srityje mažoji juosmens vena ir kelio sąnario venos teka į poplitealinę veną. Gilioji šlaunies vena dažniausiai įteka į šlaunies veną 6-8 cm žemiau kirkšnies raukšlės. Virš kirkšnies raiščio į šią kraujagyslę patenka epigastrinė vena, gilioji vena, supanti klubinę, ir pereina į išorinę klubinę veną, kuri susilieja su vidine klubine vena ties kryžkaulio sąnariu. Porinė bendroji klubinė vena prasideda susiliejus išorinėms ir vidinėms klubinėms venoms. Dešinės ir kairės bendrosios klubinės venos susilieja ir sudaro apatinę tuščiąją veną. Tai didelis indas be vožtuvų, 19-20 cm ilgio ir 0,2-0,4 cm skersmens. Apatinė tuščioji vena turi parietalines ir visceralines šakas, kuriomis kraujas teka iš apatinių galūnių, apatinės liemens dalies, pilvo organų, mažojo dubens.
Perforuojančios (bendraujančios) venos jungia giliąsias venas su paviršinėmis. Dauguma jų turi suprafascialiai išsidėsčiusius vožtuvus, kurių dėka kraujas iš paviršinių venų juda į giliąsias. Yra tiesioginės ir netiesioginės perforuojančios venos. Tiesioginiai tiesiogiai jungia giliųjų ir paviršinių venų tinklus, netiesioginiai jungiasi netiesiogiai, tai yra, pirmiausia patenka į raumenų veną, kuri vėliau patenka į giliąją veną.
Didžioji dauguma perforuojančių venų kyla iš intakų, o ne iš didžiosios juosmens venos kamieno. 90% pacientų yra apatinio kojos trečdalio medialinio paviršiaus perforuojančių venų nekompetencija. Blauzdoje dažniausiai pastebimas Cockett perforuojančių venų, jungiančių užpakalinę didžiosios juosmens venos (Leonardo venos) atšaką su giliosiomis venomis, nekompetencija. Viduriniame ir apatiniame šlaunies trečdalyje dažniausiai yra 2-4 nuolatinės perforuojančios venos (Dodd, Gunter), tiesiogiai jungiančios didžiosios juosmens venos kamieną su šlaunies vena. Esant varikozinei mažosios juosmens venos transformacijai, dažniausiai pastebimos nekompetentingos komunikacinės vidurinės, apatinės kojos trečdalio ir šoninės raukšlės srities venos.
Klinikinė ligos eiga
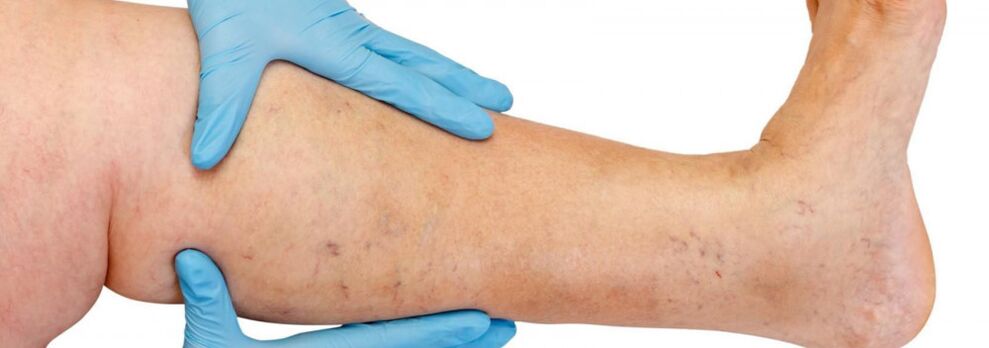
Dažniausiai išsiplėtusios venos atsiranda didžiosios juosmens venos sistemoje, rečiau – mažosios juosmens venos sistemoje ir prasideda nuo venų kamieno intakų ant kojų. Natūrali ligos eiga pradiniame etape yra gana palanki; pirmus 10 ir daugiau metų, neskaitant kosmetinio defekto, pacientų gali niekas netrukdyti. Vėliau, laiku neatlikus gydymo, atsiranda skundai dėl sunkumo jausmo, kojų nuovargio ir jų tinimų po fizinio krūvio (ilgo vaikščiojimo, stovėjimo) ar po pietų, ypač karštuoju metų laiku. Dauguma pacientų skundžiasi skausmu kojose, tačiau išsamiai apklausus galima atskleisti, kad tai yra būtent pilnumo, sunkumo, pilnumo jausmas kojose. Net trumpam pailsėjus ir pakėlus galūnę, pojūčių sunkumas mažėja. Būtent šie simptomai apibūdina venų nepakankamumą šioje ligos stadijoje. Jei kalbame apie skausmą, būtina atmesti kitas priežastis (apatinių galūnių arterijų nepakankamumą, ūminę venų trombozę, sąnarių skausmą ir kt.). Vėlesnis ligos progresavimas, be išsiplėtusių venų skaičiaus ir dydžio padidėjimo, lemia trofinių sutrikimų atsiradimą, dažnai dėl nekompetentingų perforuojančių venų atsiradimo ir giliųjų venų vožtuvų nepakankamumo atsiradimo.
Esant perforuojančių venų nepakankamumui, trofiniai sutrikimai apsiriboja bet kuriuo kojos paviršiumi (šoniniu, medialiniu, užpakaliniu). Trofiniai sutrikimai pradinėje stadijoje pasireiškia vietine odos hiperpigmentacija, vėliau vyksta poodinio riebalinio audinio sustorėjimas (užkietėjimas), kol išsivysto celiulitas. Šis procesas baigiasi opinio-nekrozinio defekto susidarymu, kuris gali siekti 10 cm ar didesnį skersmenį ir nusidriekti giliai į fasciją. Tipiška venų trofinių opų atsiradimo vieta yra vidurinio malleolio sritis, tačiau blauzdos opų lokalizacija gali būti skirtinga ir daugialypė. Trofinių sutrikimų stadijoje pasireiškia stiprus niežėjimas ir deginimas paveiktoje zonoje; Kai kuriems pacientams išsivysto mikrobinė egzema. Skausmas opos srityje gali būti neryškus, nors kai kuriais atvejais jis yra stiprus. Šioje ligos stadijoje kojos sunkumas ir tinimas tampa pastovūs.
Varikozinių venų diagnozė
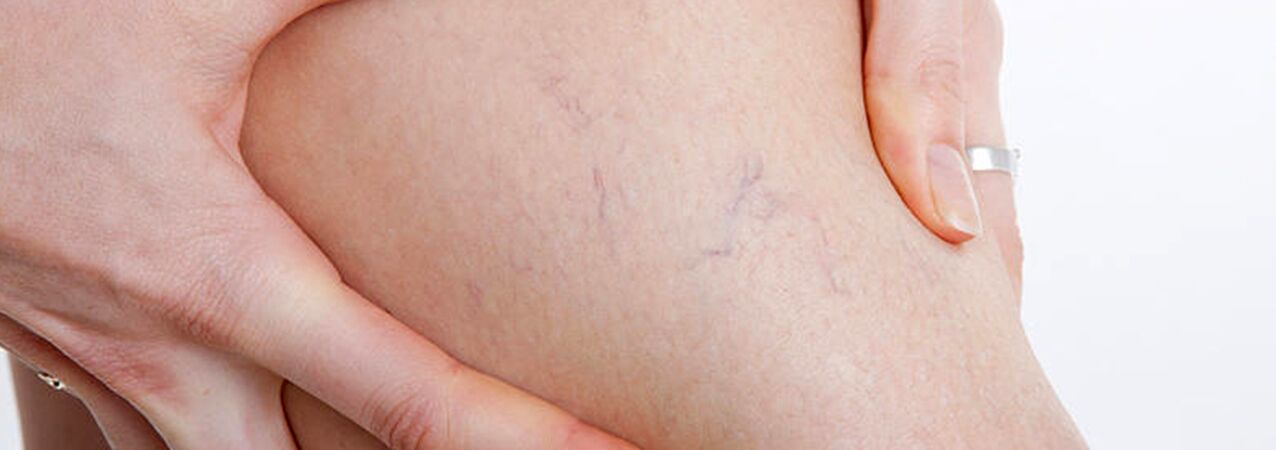
Ypač sunku diagnozuoti ikiklinikinę venų varikozės stadiją, nes tokio paciento kojų venų varikozė gali ir nebūti.
Tokiems pacientams klaidingai atmetama kojų venų varikozės diagnozė, nors yra venų varikozės simptomų, požymių, kad pacientas turi šia liga sergančių giminaičių (paveldimas polinkis), echoskopijos duomenys apie pradinius patologinius venų sistemos pokyčius.
Visa tai gali lemti optimalios gydymo pradžios terminų praleidimą, negrįžtamų venų sienelių pakitimų formavimąsi ir labai rimtų bei pavojingų varikozinių venų komplikacijų atsiradimą. Tik atpažinus ligą ankstyvoje ikiklinikinėje stadijoje, atsiranda galimybė išvengti patologinių kojų venų sistemos pokyčių, naudojant minimalų gydomąjį poveikį venų varikozei.
Išvengti įvairių diagnostinių klaidų ir nustatyti teisingą diagnozę galima tik nuodugniai patyrusiam specialistui ištyrus pacientą, teisingai išaiškinus visus jo nusiskundimus, išanalizavus išsamią ligos istoriją ir maksimaliai įmanomą informaciją apie kojų venų sistemos būklę, gautą naudojant moderniausią įrangą (instrumentinės diagnostikos metodus).
Kartais atliekamas dvipusis skenavimas, siekiant nustatyti tikslią perforuojančių venų vietą, identifikuojant venoveninį refliuksą spalvų kodu. Esant vožtuvų nepakankamumui, jų vožtuvai visiškai nustoja užsidaryti atliekant Valsava manevrą arba suspaudimo bandymus. Dėl vožtuvo nepakankamumo atsiranda venoveninis refliuksas, aukštas per nekompetentingą šlaunies šlaunikaulio jungtį, o mažas – per nekompetentingas perforuojančias kojos venas. Naudojant šį metodą, galima užfiksuoti atvirkštinį kraujo tekėjimą per nekompetentingo vožtuvo iškritusius lapelius. Štai kodėl diagnozė yra daugiapakopė arba daugiapakopė. Įprastoje situacijoje diagnozė nustatoma po ultragarsinės diagnostikos ir flebologo apžiūros. Tačiau ypač sunkiais atvejais tyrimas turi būti atliekamas etapais.
- Pirma, išsamų tyrimą ir apklausą atlieka chirurgas flebologas;
- prireikus pacientas siunčiamas atlikti papildomus instrumentinius tyrimo metodus (dvipusį angioskanavimą, fleboscintigrafiją, limfoscintigrafiją);
- pacientams, sergantiems gretutinėmis ligomis (osteochondroze, varikoze, egzema, limfoveniniu nepakankamumu), siūlomos konsultacijos su vadovaujančiais specialistais konsultantais dėl šių ligų) arba papildomi tyrimo metodai;
- visus pacientus, kuriems reikalinga operacija, pirmiausia konsultuoja operuojantis chirurgas, o prireikus – ir anesteziologas.
Gydymas
Konservatyvus gydymas skiriamas daugiausia pacientams, kuriems yra kontraindikacijų chirurginiam gydymui: dėl bendros būklės, dėl nežymaus venų išsiplėtimo, sukeliančio tik kosmetinius nepatogumus, arba atsisakius chirurginės intervencijos. Konservatyvus gydymas skirtas užkirsti kelią tolesniam ligos vystymuisi. Tokiais atvejais pacientams reikia patarti pažeistą paviršių tvarstyti elastiniu tvarsčiu arba dėvėti elastines kojines, periodiškai statyti kojas į horizontalią padėtį, atlikti specialius pėdos ir blauzdos pratimus (lenkimas ir tiesimas čiurnos ir kelio sąnariuose), kad suaktyvintų raumenų-venų pompą. Elastinis suspaudimas pagreitina ir pagerina kraujotaką giliosiose šlaunies venose, sumažina kraujo kiekį juosmens venose, neleidžia susidaryti edemai, gerina mikrocirkuliaciją, padeda normalizuoti medžiagų apykaitos procesus audiniuose. Tvarstymas turėtų prasidėti ryte, prieš išlipant iš lovos. Tvarstis uždedamas šiek tiek įtempus nuo kojų pirštų iki šlaunų, privalomai suėmus kulno ir čiurnos sąnarį. Kiekvienas paskesnis tvarsčio raundas turi perpus persidengti ankstesnįjį. Rekomenduojama naudoti sertifikuotą medicininį mezginį, individualiai pasirenkant suspaudimo laipsnį (nuo 1 iki 4). Pacientai turi avėti patogius batus kietu padu ir žemakulniais, vengti ilgo stovėjimo, sunkaus fizinio darbo, darbo karštose ir drėgnose patalpose. Jeigu dėl darbinės veiklos pobūdžio ligoniui tenka ilgai sėdėti, tuomet kojas reikia pastatyti į paaukštintą padėtį, po pėdomis pastatant specialų reikiamo aukščio stovą. Patartina šiek tiek pavaikščioti kas 1-1,5 valandos arba atsistoti ant kojų pirštų 10-15 kartų. Atsiradę blauzdos raumenų susitraukimai pagerina kraujotaką ir padidina venų nutekėjimą. Miego metu kojos turi būti pakeltos.
Pacientams patariama riboti vandens ir druskos suvartojimą, normalizuoti kūno svorį, periodiškai vartoti diuretikus ir venų tonusą gerinančius vaistus. Pagal indikacijas skiriami vaistai, gerinantys audinių mikrocirkuliaciją. Gydymui rekomenduojama naudoti nesteroidinius vaistus nuo uždegimo.
Fizinė terapija atlieka svarbų vaidmenį venų varikozės prevencijoje. Nesudėtingoms formoms naudingos vandens procedūros, ypač plaukimas, šiltos (ne aukštesnės kaip 35°) pėdų vonios su 5-10% valgomosios druskos tirpalu.
Kompresinė skleroterapija
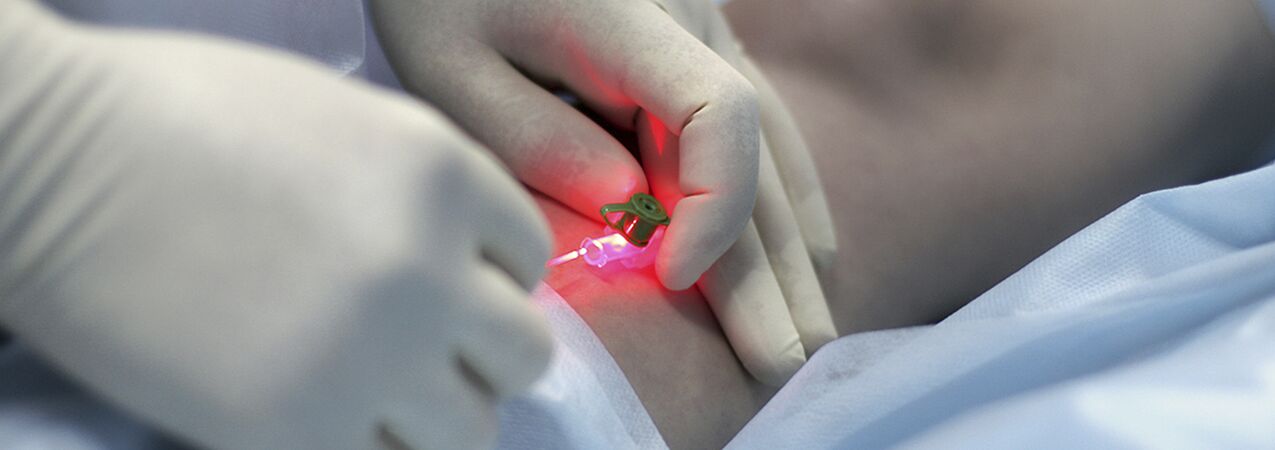
Vis dar diskutuojama dėl venų varikozės injekcijos terapijos (skleroterapijos) indikacijų. Metodas susideda iš sklerozuojančio agento įvedimo į išsiplėtusią veną, jos tolesnio suspaudimo, desolacijos ir sklerozės. Šiuolaikiniai šiems tikslams naudojami vaistai yra gana saugūs, t.y., vartojant ekstravaziškai, nesukelia odos ar poodinio audinio nekrozės. Kai kurie specialistai taiko skleroterapiją beveik visoms varikozinių venų formoms gydyti, o kiti visiškai atmeta šį metodą. Greičiausiai tiesa slypi kažkur per vidurį, ir prasminga jaunoms moterims, turinčioms pradinę ligos stadiją, naudoti injekcijų gydymo metodą. Vienintelis dalykas yra tai, kad jie turi būti įspėti apie atkryčio galimybę (didesnę nei chirurginės intervencijos atveju), būtinybę nuolat dėvėti fiksuojamąjį kompresinį tvarstį ilgą laiką (iki 3-6 savaičių) ir tikimybę, kad dėl visiškos venų sklerozės gali prireikti kelių seansų.
Į pacientų, sergančių varikoze, grupę turėtų būti pacientai, sergantys telangiektazijomis („vorinėmis venomis“) ir mažų venų išsiplėtimu, nes šių ligų išsivystymo priežastys yra identiškos. Šiuo atveju kartu su skleroterapija taip pat galite perkutaninė lazerinė koaguliacija, bet tik atmetus giliųjų ir perforuojančių venų pažeidimus.
Perkutaninė lazerinė koaguliacija (PLC)
Tai metodas, pagrįstas selektyvios fotokoaguliacijos (fototermolizės) principu, paremtas skirtingu lazerio energijos absorbavimu įvairiomis organizmo medžiagomis. Ypatinga metodo ypatybė yra šios technologijos nekontaktinis pobūdis. Fokusavimo galvutė sutelkia energiją į kraujagyslę odoje. Kraujagyslėje esantis hemoglobinas selektyviai sugeria tam tikro bangos ilgio lazerio spindulius. Lazeriu veikiant kraujagyslės spindyje sunaikinamas endotelis, dėl kurio kraujagyslės sienelės suklijuojamos.
PLK efektyvumas tiesiogiai priklauso nuo lazerio spinduliuotės įsiskverbimo gylio: kuo giliau kraujagyslė, tuo turėtų būti ilgesnis bangos ilgis, todėl PLK indikacijos yra gana ribotos. Kraujagyslėms, kurių skersmuo didesnis nei 1,0–1,5 mm, mikroskleroterapija yra veiksmingiausia. Atsižvelgiant į platų ir šakotą voratinklinių venų pasiskirstymą ant kojų ir kintamą kraujagyslių skersmenį, šiuo metu aktyviai naudojamas kombinuotas gydymo metodas: pirmajame etape atliekama didesnio nei 0,5 mm skersmens venų skleroterapija, tada lazeriu pašalinamos likusios mažesnio skersmens „žvaigždės“.
Procedūra praktiškai neskausminga ir saugi (nenaudojamas odos vėsinimas ir anestetikai), kadangi aparato šviesa priklauso matomai spektro daliai, o šviesos bangos ilgis suprojektuotas taip, kad vanduo audiniuose neužvirtų ir pacientas nenudegtų. Pacientams, kuriems yra didelis jautrumas skausmui, rekomenduojama iš anksto tepti kremą su vietiniu anesteziniu poveikiu. Eritema ir patinimas išnyksta per 1-2 dienas. Po kurso, maždaug dvi savaites, kai kuriems pacientams gali patamsėti arba pašviesėti gydoma odos vieta, kuri vėliau išnyksta. Šviesios odos žmonėms pokyčiai beveik nepastebimi, tačiau tamsios odos ar stipraus įdegio pacientams tokios laikinos pigmentacijos rizika yra gana didelė.
Procedūrų skaičius priklauso nuo atvejo sudėtingumo – kraujagyslės yra skirtingame gylyje, pažeidimai gali būti nedideli arba užimti gana didelį odos paviršių, tačiau dažniausiai prireikia ne daugiau kaip keturių lazerio terapijos seansų (po 5-10 min.). Maksimalus rezultatas per tokį trumpą laiką pasiekiamas dėl unikalios „kvadratinės“ įrenginio šviesos impulso formos; padidina jo efektyvumą, lyginant su kitais prietaisais, taip pat sumažina šalutinio poveikio galimybę po procedūros.
Chirurginis gydymas
Chirurgija yra vienintelis radikalus gydymo metodas pacientams, sergantiems apatinių galūnių varikoze. Operacijos tikslas – pašalinti patogenezinius mechanizmus (venoveninį refliuksą). Tai pasiekiama pašalinus pagrindinius didžiosios ir mažosios juosmens venų kamienus ir perrišant nekompetentingas komunikacines venas.
Chirurginis varikozinių venų gydymas turi šimtą metų istoriją. Anksčiau, ir daugelis chirurgų vis dar tai daro, buvo naudojami dideli pjūviai išilgai varikozinių venų ir bendroji ar spinalinė anestezija. Pėdsakai po tokios „miniflebektomijos“ išlieka visam gyvenimui priminimas apie operaciją. Pirmosios venų operacijos (pasak Schade'o, anot Madelungo) buvo tokios traumuojančios, kad jų žala viršijo venų varikozės žalą.
1908 metais amerikiečių chirurgas Babcockas sugalvojo poodinių venų ištraukimo metodą, naudojant standų metalinį zondą su alyvuogėmis. Patobulinta forma šis venų varikozės šalinimo operacijos metodas vis dar naudojamas daugelyje valstybinių ligoninių. Venų varikozė pašalinama naudojant atskirus pjūvius, kaip pasiūlė chirurgas Naratas. Taigi klasikinė flebektomija vadinama Babcock-Narat metodu. Flebektomija pagal Babcock-Narat turi trūkumų - dideli randai po operacijos ir sutrikęs odos jautrumas. Darbingumas sumažėja 2-4 savaitėms, todėl pacientams sunku susitarti dėl chirurginio varikozės gydymo.
Flebologai sukūrė unikalią technologiją, skirtą venų varikozei gydyti per vieną dieną. Sudėtingi atvejai operuojami naudojant kombinuota technologija. Pagrindiniai stambūs varikoziniai kamienai pašalinami inversiniu pašalinimu, kurio metu atliekama minimali intervencija per mini pjūvius (nuo 2 iki 7 mm), kurie praktiškai nepalieka randų. Minimaliai invazinės technikos naudojimas apima minimalų audinių traumą. Šios operacijos rezultatas – venų varikozės pašalinimas su puikiu estetiniu rezultatu. Kombinuotas chirurginis gydymas atliekamas taikant visišką intraveninę arba spinalinę nejautrą, maksimalus hospitalizacijos laikotarpis iki 1 dienos.
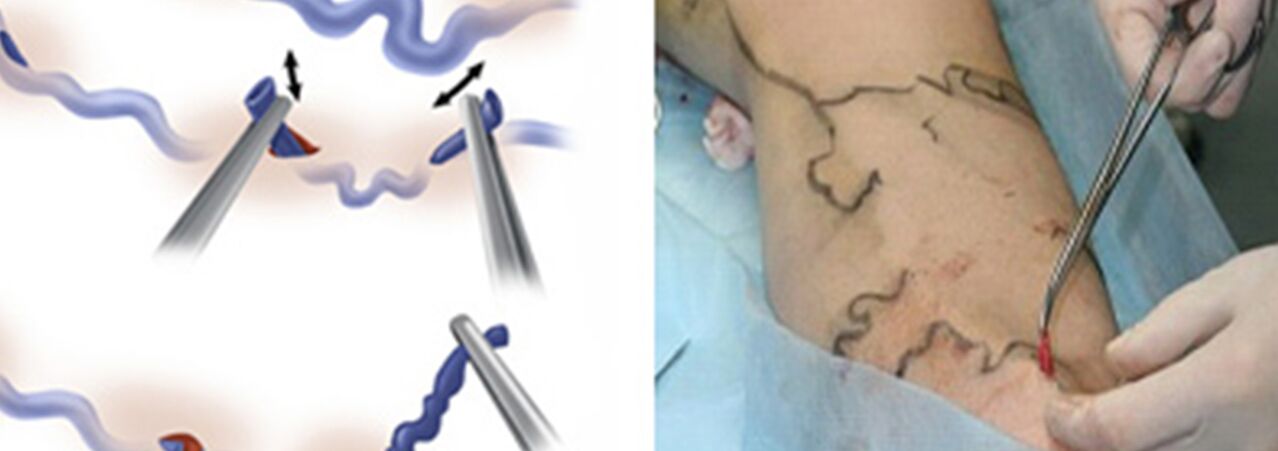
Chirurginis gydymas apima:
- Kryžektomija – kertama vieta, kur didžiosios stuburo venos kamienas įteka į giliųjų venų sistemą;
- Stripavimas yra varikozinės venos fragmento pašalinimas. Pašalinama tik venų varikozė, o ne visa (kaip klasikiniame variante).
Tiesą sakant miniflebektomija pakeitė Narat techniką, skirtą pagrindinių venų varikozinių intakų šalinimui. Anksčiau išilgai varikozės eigos buvo daromi odos pjūviai nuo 1-2 iki 5-6 cm, per kuriuos buvo izoliuojamos ir pašalinamos venos. Noras pagerinti kosmetinį intervencijos rezultatą ir venas pašalinti ne tradiciniais pjūviais, o mini pjūviais (punkcijomis), privertė gydytojus sukurti priemones, leidžiančias per minimalų odos defektą padaryti beveik tą patį. Taip atsirado įvairaus dydžio ir komplektacijos flebektomijos „kabliukų“ rinkiniai bei specialios mentelės. O vietoj įprasto skalpelio odai pradurti buvo pradėti naudoti skalpeliai labai siaurais ašmenimis arba gana didelio skersmens adatos (pavyzdžiui, 18G skersmens adata, naudojama analizei paimti veninį kraują). Idealiu atveju tokia adata pradūrimo žymės po kurio laiko praktiškai nesimato.
Kai kurios venų varikozės formos gydomos ambulatoriškai taikant vietinę nejautrą. Minimali trauma miniflebektomijos metu, taip pat nedidelė intervencijos rizika leidžia šią operaciją atlikti dienos stacionare. Po operacijos atlikus minimalų stebėjimą klinikoje, pacientą galima išsiųsti namo savarankiškai. Pooperaciniu laikotarpiu palaikomas aktyvus gyvenimo būdas, skatinamas aktyvus vaikščiojimas. Laikinas nedarbingumas paprastai trunka ne ilgiau kaip 7 dienas, tada galima pradėti dirbti.
Kada naudojama mikroflebektomija?
- Kai išsiplėtusių stambiosios ar mažosios juosmens venų kamienų skersmuo yra didesnis nei 10 mm;
- Patyrus pagrindinių poodinių kamienų tromboflebitą;
- Atlikus kamienų rekanalizaciją po kitų gydymo rūšių (EVLT, skleroterapija);
- Labai didelių atskirų venų varikozės pašalinimas.
Tai gali būti savarankiška operacija arba kombinuoto venų varikozės gydymo dalis, derinama su venų gydymu lazeriu ir skleroterapija. Naudojimo taktika nustatoma individualiai, visada atsižvelgiant į ultragarsinio dvipusio paciento venų sistemos skenavimo rezultatus. Mikroflebetomija naudojama įvairių vietų venoms, kurios pasikeitė dėl įvairių priežasčių, taip pat ir ant veido, šalinti. Profesorius Varadi iš Frankfurto sukūrė savo patogius instrumentus ir suformulavo pagrindinius šiuolaikinės mikroflebektomijos postulatus. Varadi flebektomijos metodas suteikia puikių kosmetinių rezultatų be skausmo ar hospitalizavimo. Tai labai kruopštus, beveik juvelyrinis darbas.
Po venų operacijos
Pooperacinis laikotarpis po įprastos „klasikinės“ flebektomijos yra gana skausmingas. Kartais susirūpinimą kelia didelės hematomos, atsiranda patinimas. Žaizdų gijimas priklauso nuo flebologo chirurginės technikos; kartais yra limfos nutekėjimas ir ilgalaikis pastebimų randų susidarymas; dažnai po didelės flebektomijos lieka jautrumo praradimas kulno srityje.
Priešingai, po miniflebektomijos žaizdų siūti nereikia, nes tai tik pradūrimai, nėra skausmo ir odos nervų pažeidimo praktikoje nepastebėta. Tačiau tokių flebektomijos rezultatų pasiekia tik labai patyrę flebologai.






















